
O pé diabético é uma das complicações mais graves e frequentes da Diabetes Mellitus. É visto com muita frequência não só em consultórios de endocrinologistas, como também na rotina da atenção básica. Diante da importância do tema, vamos destacar 5 recomendações essenciais da nova Diretriz da IWGDF sobre o tratamento do pé diabético.
A International Working Group on the Diabetic Foot (IWGDF) publicou recentemente a sua nova Diretriz para manejo do pé diabético. Em caso de dúvidas, consulte a publicação na íntegra.
- Definição e mecanismo de formação da úlcera no pé diabético
A úlcera, sinal característico do pé diabético, se desenvolve no paciente diabético que apresenta 2 importantes fatores de risco associados: a neuropatia periférica e a doença arterial periférica. A neuropatia leva à redução da sensibilidade local, aumentando o risco de traumas e estresse mecânico, que precipitam úlceras. A doença arterial, por sua vez, compromete a circulação periférica e dificulta a cicatrização.
.png)
- Classificação clínica do pé diabético
Sabemos que uma das complicações mais temidas do pé diabético é a infecção da úlcera. Sendo assim, saber classificar um pé diabético em não infectado e infectado é fundamental, uma vez que isso muda a conduta do caso.
A IWGDF utiliza-se de sinais clínicos e laboratoriais para classificar o paciente, como mostra a tabela abaixo.

- 5 Recomendações para o tratamento do pé diabético
1. Descarga de peso e proteção da úlcera:
- A descarga de peso é fundamental no tratamento de úlceras causadas por estresse biomecânico. Deve-se utilizar dispositivo de alívio de pressão removível ou não removível. Quando não for possível, considerar o uso de espumas em associação com calçados adequados.
2. Controle metabólico e tratamento de comorbidades
- Na vigência da úlcera, otimize o controle glicêmico (se necessário, use insulina). Além disso, tratar edema se estiver presente.
3. Restauração da perfusão tecidual
- Em pacientes com pressão no tornozelo < 50mmHg ou ITB <0,5, considerar realização de exame de imagem vascular de urgência e indicar revascularização, se necessário.
4. Tratamento local da úlcera
- Recomenda-se o debridamento da úlcera com remoção do halo de hiperqueratose circunjacente e curativo para controlar o excesso de exsudação.
- Não prescrever rotineiramente produtos biologicamente ativos (colágeno, fatores de crescimento), prata ou outro agente antimicrobiano em curativos ou aplicações tópicas.
5. Tratamento da infecção
- A seleção empírica do antibiótico para o tratamento da úlcera infectada leva em consideração diversos fatores. A tabela a seguir resume as principais recomendações:
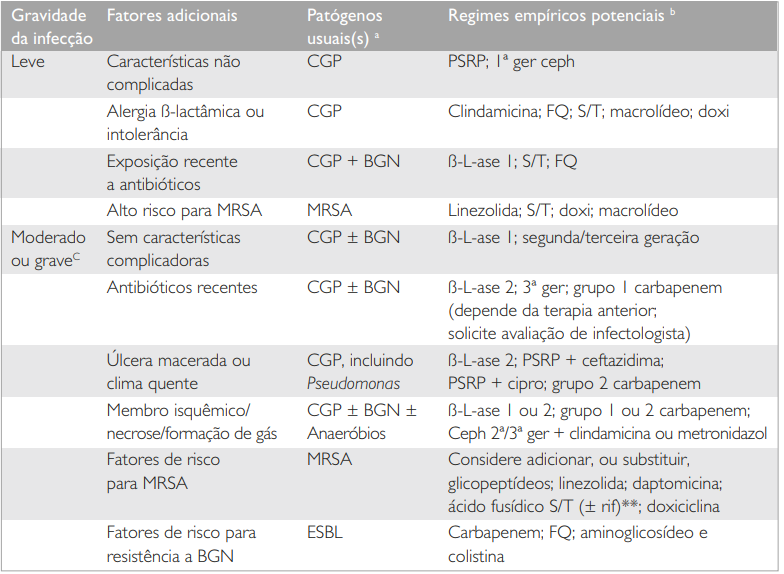
Abreviaturas – GCP: cocos gram-positivos (estafilococos e estreptococos); PSRP: penicilina semissintética resistente à penicilinase; FQ: fluoroquinolona; S/T: sulfametoxazol/trimetoprina; B-L-ase 1: amoxicilina/clavulanato, ampicilina/sulbactam; B-L-ase 2: piperacilina/tazobactan.
- Considerações finais
Se interessa pelo tema, mas ainda não se sente totalmente seguro no atendimento de pacientes com doenças metabólicas e suas complicações? Capacite-se com a Pós-Graduação em Endocrinologia da Faculdade CENBRAP – Aqui você se matricula na primeira aula e continua apenas se gostar!
Referências:
- Diretrizes da IWGDF sobre a prevenção e o tratamento do pé diabético. International Working Group on the Diabetic Foot (IWGDF), 2019.



